Choroba niedokrwienna serca jest to, jak sama nazwa sugeruje, zbiór symptomów wywołany niedokrwieniem mięśnia sercowego. Odmiennymi słowy są to symptomy wywołane zakłóceniem kontaktu między zapotrzebowaniem serca na tlen a jego wyposażeniem w ten ożywiający składnik. Choroba niedokrwienna serca nosi ze sobą przykre efekty – od długiego uszkodzenia czynności, potrzeby zmniejszenia aktywności oraz straty pracy zacząwszy, a zakończywszy na wczesnej śmierci, powszechnie w efekcie zawału serca. Scenariusz nie musi być przecież tak brutalny – w wielu wypadkach można tego uniknąć, wystarczająco wcześnie badając chorobę niedokrwienną serca oraz stosując odpowiednie leczenie także ekologiczny tryb życia.
Czym jest choroba wieńcowa?
Choroba wieńcowa, czyli choroba niedokrwienna serca, to zbiór symptomów, które występują po niewielkim wyposażeniu komórek w tlen oraz substancje wzmacniające. Tlen jest obowiązkowym składnikiem do poprawnej akcji serca. Ból, jaki towarzyszy chorobie wieńcowej określany jest dusznicą bolesną bądź angina pectoris. Szansa dostarczenia tlenu do mięśnia sercowego jest determinowana różnymi elementami:
1. anatomiczną strukturą naczyń wieńcowych serca,
2. powodami oraz poziomem wymiany gazowej w aparacie oddechowym,
3. możnością transportu tlenu z miejsca przyjęcia do miejsca zapotrzebowania,
4.. ilością krwinek czerwonych oraz hemoglobiny, z którą tlen wiąże się na okres transportu.
Początkowymi sygnałami choroby wieńcowej jest przerwanie krążenia i ucisk w klatce piersiowej, niejednokrotnie związany z dusznościami.
Tętnice wieńcowe – są naczyniami, które otaczają mięsień sercowy. Jednak zadaniem krwi, która przez nie biegnie jest doręczenie tlenu oraz substancji wzmacniających do komórek mięśnia sercowego. Tętnice wieńcowe odbiegają od aorty. Możemy wydzielić lewą (odpowiedzialną za unaczynienie przedniej oraz bocznej ściany serca) i prawą tętnicę wieńcową (mająca unaczyniać tylną stronę serca), które kolejno wyróżniają się na mniejsze odnogi.
Choroba niedokrwienna serca – przyczyny
W przeszło 95% wypadków winą choroby niedokrwiennej serca jest miażdżyca tętnic wieńcowych (czyli tętnic odpowiedzialnych za zaopatrzenie mięśnia sercowego w tlen i substancje odżywcze). Wzrastanie blaszki miażdżycowej w tętnicy wieńcowej sprawia sukcesywne zmniejszanie jej światła, a zatem także przepuszczalności. To powoduje, że serce pobiera niewiele tlenu, co często w okresie jego wzmożonej pracy (np. podczas treningu fizycznego) doprowadza do wystąpienia symptomów choroby niedokrwiennej serca. Jako kolejne przyczyny choroby wieńcowej podaje się: gwałtowne spazmy tętnic wieńcowych (tzw. dławica odmienna Prinzmetala), korek tętnicy wieńcowej, zapalenie tętnic wieńcowych, wady genetyczne naczyń wieńcowych. Trzeba jednakże mieć na uwadze iż kolejne przyczyny stanowią niecałe 5% na tle 95% przypadających na miażdżycę. Stąd też unikanie chorobie wieńcowej jest w znacznej mierze zgodne z hamowaniem wzrostowi arteriosklerozie. Choroba niedokrwienna serca chodzi do tzw. dolegliwości cywilizacyjnych (czyli zwiększających się coraz powszechniej wespół z postępem kultury). Dotyka ona ok. 20-40 na 1000 osób, zwykle pojawia się po 40 roku życia u mężczyzn i po 50 roku życia u kobiet. Zapadalność na chorobę niedokrwienną serca narasta wespół z wiekiem.
 Choroba wieńcowa – diagnostyka
Choroba wieńcowa – diagnostyka
Zdiagnozowanie choroby wieńcowej opiera się przede wszystkim na specjalnym rekonesansie medycznym i badaniach pomocniczych. Lekarze niejednokrotnie polecają badanie EKG, UKG (echokardiografię) i badanie fermentów sercowych. Czasami niezbędne jest opisanie tętnic wieńcowych, w tym celu przeprowadza się koronarografię. Polega ona na doprowadzeniu przez tętnicę udową do naczyń wieńcowych szczególnego drenu i dostarczeniu poprzez niego leku kontrastowego. Obraz tętnic wyświetlony jest na ekranie monitora. Kolejnym troszkę interwencyjnym badaniem, wykonywanym u chorych z chorobą wieńcową, które umożliwia znalezienie transferu wieńcowego i również ppzwala oszacować metabolizm mięśnia sercowego, jest tomografia z użyciem transmisji pozytronowej (PET).
Leczenie choroby wieńcowej
Leczenie choroby wieńcowej polega na przeciwdziałaniu: trzeba prowadzić odpowiedni styl życia, stosować zbilansowaną dietę ubogą w tłuszcze zwierzęce, wysypiać się i zapobiegać nadmiernym stresom Przeciwwskazane jest palenie papierosów, cygar i fajek. Należy również ograniczyć spożywanie alkoholu. Dobrze korzyści może również przynieść suplementacja kwasu foliowego zmniejszającego we krwi stężenie homocysteiny, której nadmiar jest bardzo poważnym czynnikiem ryzyka choroby wieńcowej. Zdarzają się przypadki, w których zachodzi konieczność inwazyjnego leczenia (koronarogargii), polegającej na wprowadzeniu balonika poszerzającego światło tętnicy wieńcowej; angioplastyka polegająca na wszczepieniu stentu mającego utrzymywać drożność tętnic; wszczepienie by-passów, które przybierają funkcję zamkniętej tętnicy.
Leczenie farmakologiczne choroby wieńcowej opiera się na stosowaniu poniższych leków:
1. kwasu acetylosalicylowego,
2. leków metabolicznych,
3. beta-blokerów,
4. klopidogrelu (szczególnie po zawale serca),
5. inhibitorów konwertazy angiotensyny II,
6. preparatów obniżających stężenie lipidów we krwi,
7. nitrogliceryny (doraźnie w przypadku napadów bólu).
Bardzo ważne jest regularne przyjmowanie leków!


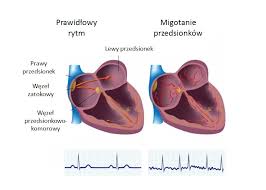
 Na pewno wiedział już o tym związaniu Sokrates. Także klasyczna medycyna chińska ogromną ilość ocen bazowała na badaniu rytmu. Nie jest to mylne, bo dużo dolegliwości okazuje się odmianami tętna. Zmienia je chociażby gorączka. Także Polacy posiadają własny wkład w badaniach nad tętnem. W czasie Renesansu polski profesor Józef Struś wykładający na uniwersytecie w Padwie stworzył pierwszą rozprawę o pulsie. Przedstawił jego zmienność podczas amoku, żalu, stresie oraz rozrywki. Wówczas jednak na starcie XX wieku zaistnienie elektrokardiografu zapewniło przykładane badanie rytmu serca i jego schorzeń. Dziś pojawiły się rozmaite formy leczenia migotania oraz przeciwdziałania jego powikłaniom, momentami znacznie ciężkim jak np. udar mózgu, stąd specjaliści starają się rozpowszechnić tenże temat.
Na pewno wiedział już o tym związaniu Sokrates. Także klasyczna medycyna chińska ogromną ilość ocen bazowała na badaniu rytmu. Nie jest to mylne, bo dużo dolegliwości okazuje się odmianami tętna. Zmienia je chociażby gorączka. Także Polacy posiadają własny wkład w badaniach nad tętnem. W czasie Renesansu polski profesor Józef Struś wykładający na uniwersytecie w Padwie stworzył pierwszą rozprawę o pulsie. Przedstawił jego zmienność podczas amoku, żalu, stresie oraz rozrywki. Wówczas jednak na starcie XX wieku zaistnienie elektrokardiografu zapewniło przykładane badanie rytmu serca i jego schorzeń. Dziś pojawiły się rozmaite formy leczenia migotania oraz przeciwdziałania jego powikłaniom, momentami znacznie ciężkim jak np. udar mózgu, stąd specjaliści starają się rozpowszechnić tenże temat.
 Nadciśnienie tętnicze pierwotne nazywane jest odmiennie idiomatycznym, więc wolnym od dokładnej konkretnej przyczyny. Ma ono przewagę przykładów owej dolegliwości −przeszło 90%. Zakłada się, iż jest ono wywołane rozmaitymi elementami wrodzonymi oraz społecznymi, które utrudniają działanie samego lub kilku zespołów mających wkład w regulacji ciśnienia tętniczego, jak np. układ RAA (renina-angiotensyna-aldosteron), stanowiący system hormonów oddziałujących na ciśnienie, system wspłóczulny − cząstkę układu nerwowego określającego pomiędzy różnymi „napięcie naczyń” lub substancje produkowane przez śródbłonek naczyń, takie jak prostacykliny czy NO, inaczej tlenek azotu.
Nadciśnienie tętnicze pierwotne nazywane jest odmiennie idiomatycznym, więc wolnym od dokładnej konkretnej przyczyny. Ma ono przewagę przykładów owej dolegliwości −przeszło 90%. Zakłada się, iż jest ono wywołane rozmaitymi elementami wrodzonymi oraz społecznymi, które utrudniają działanie samego lub kilku zespołów mających wkład w regulacji ciśnienia tętniczego, jak np. układ RAA (renina-angiotensyna-aldosteron), stanowiący system hormonów oddziałujących na ciśnienie, system wspłóczulny − cząstkę układu nerwowego określającego pomiędzy różnymi „napięcie naczyń” lub substancje produkowane przez śródbłonek naczyń, takie jak prostacykliny czy NO, inaczej tlenek azotu.

 Nieznaczne zmniejszenie ciśnienia zazwyczaj powoduje zmęczenie oraz zawroty głowy. Jednak jeśli ciśnienie jest za niskie, organizm nie otrzymuje odpowiedniej dawki tlenu, co z kolei może doprowadzać do dużych obrażeń serca oraz mózgu. Znaczenie badania ciśnienia krwi jest niezwyke wyjątkowe przy {codziennych|zwykłych} wzrostach ciśnienia]. Okresowe badania pozwolą zauważyć, czy odpowiednie ciśnienie jest regularnie, czy pojawiają się wady.
Nieznaczne zmniejszenie ciśnienia zazwyczaj powoduje zmęczenie oraz zawroty głowy. Jednak jeśli ciśnienie jest za niskie, organizm nie otrzymuje odpowiedniej dawki tlenu, co z kolei może doprowadzać do dużych obrażeń serca oraz mózgu. Znaczenie badania ciśnienia krwi jest niezwyke wyjątkowe przy {codziennych|zwykłych} wzrostach ciśnienia]. Okresowe badania pozwolą zauważyć, czy odpowiednie ciśnienie jest regularnie, czy pojawiają się wady.